科研进展
WHO:严重急性呼吸道感染临床照护——第四章|急性呼吸道感染患者的监测
WHO:Clinical Care for Severe Acute Respiratory Infection
WHO:严重急性呼吸道感染临床照护
翻译团队:
山东大学齐鲁医院急诊科
山东省医学会急诊医学分会/护理学组
总结
包括温度、心率、血压、呼吸频率、血氧饱和度和AVPU精神状态的生命体征是评估和监测医院和院前ARI患者的标准指标。
脉搏血氧仪是用于监测血氧饱和度(SpO2)的重要工具,应该在所有的第一接诊点提供并对ARI患者进行评估,以为分诊、临床评估和适当的转诊和/或治疗计划提供证据。脉搏血氧仪也是监测患者临床恶化或改善迹象的重要工具,这些情形发生时可能需要改变临床管理干预措施。
对于不需要住院治疗的、有重症危险因素的轻/中度COVID - 19患者,在家中使用脉搏血氧仪监测氧合情况有利于识别可能出现并发症并需要紧急转诊到卫生机构进行进一步治疗的患者。请参见《新型冠状病毒肺炎临床管理生活指南》第10部分,中度COVID - 19管理:肺炎治疗。https://www.who.int/publications/i/item/WHO-2019-nCoV-clinical-2021-2
重型或危重型COVID-19患者应在医院接受治疗,由于其临床状况动态变化且需要及时(和调整剂量)干预,因此需要频繁进行接受监测。是否采用更高级别的监测或监测的频率取决于患者病情的紧急情况。例如,与普通病房相比,在ICU中,血流动力学和呼吸参数的监测更频繁(甚至是连续监测的),评估更完整,包括多次的体格检查、实验室检查和出入量。
所有监测的参数都应该记录在一个标准化的图表系统(纸质或电子健康记录)中,以便动态监测趋势和评估治疗反应。
目前已有公开发表的监测评分工具可用于评估和识别可能恶化为危重症的患者。本工具包中包含了两个例子:国家早期预警评分( NEWS )和儿童早期预警评分(PEWS)。当患者对治疗无效或病情恶化时,这些工具可辅助识别,识别后应考虑提高护理级别和/或是否需要新的治疗干预。无论使用哪种评分工具,对生命体征的监测数据的解释必须系统地与其他信息(包括临床病史及体格检查)结合,如有必要,应相应地修改监测和治疗计划。
工具
4.1 AVPU量表:简易意识水平评估工具
4.2 脉搏血氧监测
4.3 血气分析监测
4.4 呼吸末二氧化碳监测(碳酸描绘法)
4.5 成人国家早期预警评分(NEWS)
4.6 儿科早期预警评分(PEWS)
4.7 COVID-19患者常规监测和照护框架
4.8 WHO针对卫生保健工作者的轻型COVID-19居家护理包
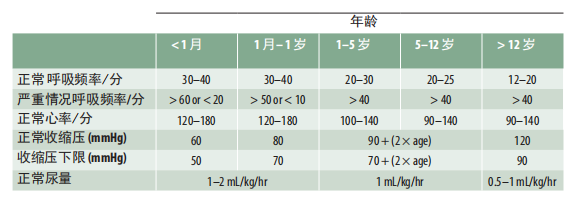
4.9 记忆辅助:儿童生命体征评估关键标准
4.10 记忆辅助:孕妇关键生理评估内容
4.1 AVPU量表:简易意识水平评估工具
该量表是评估患者精神状态的简便方法。每个字母对应患者的意识水平。

脉搏血氧仪通过比较身体不同波长光的吸光度来测量血液中血红蛋白的氧饱和度。
脉搏血氧饱和度是检测低氧血症并据此滴定氧供的最佳无创方法。仅依靠临床体征可能会导致部分低氧血症患者的误诊(如部分COVID - 19患者出现"无症状低氧血症")。因此,所有SARI患者均应进行脉搏血氧饱和度监测。
脉搏血氧仪可能有一些局限性,在特定的临床条件下(如一氧化碳中毒、高铁血红蛋白血症和低灌注)或使用不符合临床使用技术规范的低成本血氧仪时,可能会产生不准确的结果(见《世界卫生组织制氧机技术规范》https://www.who.int/publications/i/item/9789241509886 和《世界卫生组织-联合国儿童基金会氧气治疗设备技术规范和指南》https://apps.who.int/iris/bitstream/handle/10665/329874/9789241516914-eng.pdf?ua=1)。

脉搏血氧仪显示正常SpO2读数
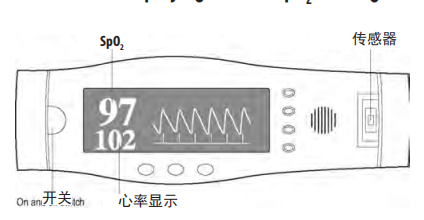
此图显示的是正常血氧饱和度(SpO2)读数的脉搏血氧仪(脉搏率102bpm; SpO2=97%)和容积描记(脉冲)波(即波形与动脉搏动和心率相一致,表明动脉痕迹良好、读数有效)。
注意:并非所有的脉搏血氧计都能显示容积描记或信号质量,如果没有这一特性,解释数据时必须谨慎。
脉搏血氧仪显示异常SpO2读数
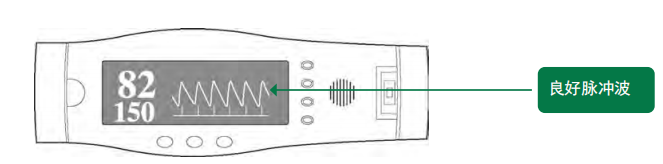
此图中(脉搏率150bpm; SpO2,=82%),脉搏血氧仪有良好的容积描记波,表明动脉痕迹有效。SpO2读数低(82%),该读数可能准确,提示患者处于低氧血症状态,应给予氧气。同时注意该患者心率加快,这在重症患者中很常见。
脉搏血氧仪显示较差容积描记(脉冲波)
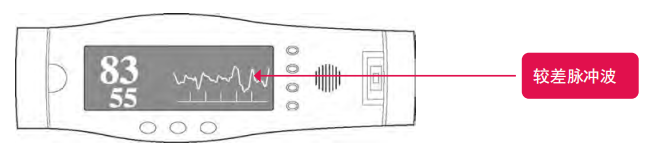
此图中,SpO2读数为83%(脉搏率55bpm),脉冲波较差,因此读数可能不准。多种因素可能导致波形不佳,包括患者运动、探头放置不良或灌注不良(休克)。
资料来源:《儿童氧疗:卫生工作者手册》(世界卫生组织,2016年);《世界卫生组织-联合国儿童基金会:氧气治疗设备的技术规范和指南》(世界卫生组织,2019年)
4.3 血气分析监测
血气分析可测量动脉、静脉或毛细血管血液中的pH值、氧分压(PaO2)和二氧化碳分压(PaCO2)。
pH值是动脉、毛细血管和静脉血中总体酸碱状态的直接指标。若患者出现pH值紊乱,其可能原因只能通过PaCO2和血液碳酸氢盐(HCO3)浓度(或碱过量或不足)进行判断。在没有血气分析的情况下,没有准确的替代方法来评估酸碱状态。
酸中毒是细胞外液pH(pH<7.35)降低的过程,可能由血清碳酸氢盐浓度下降(低pH和HCO3的代谢性酸中毒)或PaCO2升高(低pH和高PaCO2的呼吸性酸中毒)引起。当循环或氧气输送出现严重障碍(如SARI、ARDS、脓毒症和脓毒性休克引起的严重低氧血症)时,通常会出现酸中毒(代谢性或呼吸性)。
动脉血气分析可用于监测患者对治疗反应的变化,包括指导呼吸机的使用。静脉血和毛细血管血可能比动脉血更容易监测,但不能用于氧水平的测定。动脉、毛细血管或静脉血中的CO2水平有助于评估和监测肺泡通气,但外周静脉血获得的数值可能不准确。虽然SpO2可替代PaO2使用,但当这么做时,呼气末CO2(EtCO2)测量将受限(见工具4.4)。直接测定PaCO2是SARI和ARDS患者的重要诊断手段,有助于指导方案化的肺保护性通气。
血气分析提供了关于氧合、通气和循环的信息,也可以提供电解质浓度(特别是钠和钾)的信息,使用同一血液样本还可以测量电解质浓度(如床旁即时检测)。除pH、HCO3、PaCO2和PaO2外,电解质异常在SARI危重患者中很常见,对其进行测量可能有助于诊断和监测。

4.4 呼吸末二氧化碳监测(碳酸描绘法)
呼气末CO2监测是EtCO2分压的无创测量方法,通过检测呼出气体照射红外光时的吸光度来判断。
碳酸描绘法是呼出气中EtCO2的无创测量,为CO2浓度随时间的变化。CO2浓度与时间的关系用CO2波形(二氧化碳浓度图)进行图形化表示。
碳酸描绘法可以使用气管导管的中心(即主流)的呼吸回路、从患者呼出的气体中连续采样,或者从呼吸回路(例如鼻、鼻-口插管)到检测器(即旁流)完成。主流系统是为插管患者配置,旁流系统为插管和非插管患者配置。碳酸描绘法可用于抽查气管导管的正确放置、持续监测回路的连续性和通气的充分性[1]。
[1]如果回路(例如大型过滤器或热湿交换器)或患者肺部存在明显的死腔(如ARDS),碳酸描绘法可能显著低估PaCO2,此时该数值指导通气滴定的效用有限。
比色呼末二氧化碳(EtCO2)探测器(Colorimetric end-tidal CO2 (EtCO2) detectors)(图)
旁流测量系统(Sidestream capnometry system)(图)Source: Thoracic Key (2021).
CO2监测仪有定量和定性两种。定量装置可精确测量EtCO2的数值(呼气末CO2监测)或数值加波形(碳酸描绘法)。定性装置(例如比色探测器)可显示EtCO2相对于某个精确值下降的范围。例如,当气管导管放置不正确时,比色呼气末二氧化碳( EtCO2 )检测仪中的颜色可能会发生变化,这种变化可反映EtCO2的下降程度。EtCO2测量可用于监测和管理通气和循环。

[1]如果回路(例如大过滤器或热湿交换器)或患者肺部(例如ARDS)有明显的死腔,碳酸描绘法可能会显著低估PaCO2,并且在指导通气滴定的效用有限。
4.5 成人国家早期预警评分(NEWS)
NEWS评分由英国皇家内科医学院(大不列颠及北爱尔兰联合王国)制定,用于改善患者在医院和院前环境中急性疾病严重程度的评估。
图4中的NEWS更新(NEWS 2)对以下特定领域进行了回顾:
•确定如何更好地利用NEWS来识别有可能发生脓毒症的患者。脓毒症患者面临严重的临床恶化的直接风险,需要紧急的临床干预。
•强调NEWS评分≥5分是紧急临床警报和反应的关键阈值。
NEWS2:
-改善高碳酸血症呼吸衰竭(最常因COPD)患者的用氧记录和推荐血氧饱和度的NEWS评分。
-认识到新发意识模糊、定向障碍、谵妄或格拉斯哥昏迷量表( GCS )评分的任何急性降低作为潜在严重临床恶化的标志的重要性,并将新发意识模糊作为AVPU评分量表的一部分。
请参考其网站http://www.rcplondon.ac.uk/projects/outputs/national-early-warning-score
-news-2上的所有材料,包括海报和培训材料。必要时,需要进行本土化调试和验证。
图1:NEWS评分系统Source: Royal College of Physicians (2017).
表2:NEWS阈值及触发Source: Royal College of Physicians (2017).
表3:NEWS触发阈值的临床反应Source: Royal College of Physicians (2017).
表4:NEWS 2观察表Source: Royal College of Physicians (2017).
该评分系统于2011年发表在《重症监护》杂志上(见Parshuram et al,2011),已在加拿大和大不列颠及北爱尔兰联合王国使用,并且在低资源环境中具有临床有效性(见Brown et al,2019)。
与成人评分系统一样,它用于提醒普通儿科病房的工作人员儿童可能存在严重不适。如果在不同于该评分系统开发环境的环境中使用,则可能需要对其进行本土化调整或校准。对于即将发生的紧急情况(包括可能的心跳呼吸骤停),PEWS8分或以上的敏感度为83%,此时儿童病情危重,医生应立即评估,并应考虑提高护理级别。左边一栏的七项打分后相加可获得PEWS得分。
Source: Parshuram et al. (2011).
根据环境和当地护理路径进行调整。
常规监测和照护框架
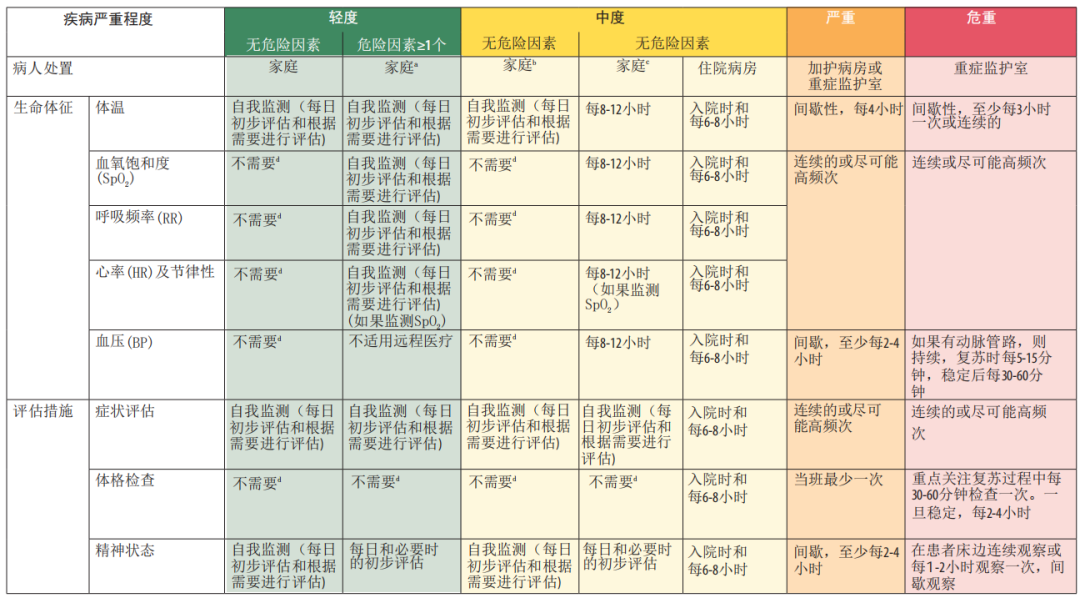

N/A:不适用/不必要,但在必要时,进行随访的医护人员应考虑进行相关检查。
注释:
a不住院的具有≥1个危险因素和轻度疾病的患者,家中使用脉搏血氧饱和度监测应作为护理方案(远程医疗、家庭住院方案)的一部分,该方案还应包括患者和工作人员的教育和适当的随访,并每天向卫生保健工作人员报告。在家中有设备的情况下推荐患者检测其余生命体征,如温度、RR、HR、BP,并向居家患者的随访者报告。
b没有危险因素和中度疾病的患者,如果出现任何并发症或紧急情况,可以在家中进行自我监测并向卫生保健工作者报告。
c有≥1危险因素和中度疾病的患者最好转到卫生保健机构进行监测和治疗。如果不可能,患者最初可以在家里进行管理,最好由卫生保健工作人员(远程医疗、家庭住院方案)每天至少监测一次;患者应按上表详细记录生命体征,并每天向卫生保健工作者报告。
d患者需要监测生命体征(SpO2、HR、RR、BP),居家患者的体检应由随访的医护人员使用远程医疗或家庭住院方案(确保设备可用)的形式进行。
高龄(> 60岁)、高血压、糖尿病、心脏病、慢性肺部疾病、脑血管疾病、痴呆、精神障碍、慢性肾脏疾病、免疫抑制(包括HIV)、肥胖、癌症、妊娠及产后(产后6周)及未接种COVID - 19。妊娠或近期妊娠的危险因素:年龄> 35岁、肥胖、合并慢性疾病或妊娠特异性疾病(如妊娠期糖尿病、子痫前期/子痫等)。
在家中出现任何紧急情况,如呼吸梗阻或呼吸停止、严重呼吸窘迫、发绀、休克、昏迷和/或抽搐,应立即就医并转诊到医疗机构。
资料来源:修改自世界卫生组织紧急卫生方案,世界卫生组织学院,2020年
4.8 针对卫生保健工作者的WHO轻型COVID-19居家集束照护



4.10 记忆辅助:孕妇关键生理评估内容
Source: Adapted from Hegewald and Crapo (2011)
免疫系统
•可能增加对病毒等细胞内病原体的易感性。
•怀孕结束后,变化持续存在。
心血管
•血容量增加40-50%,导致稀释性贫血和渗透压降低。
•心输出量增加30-50%。
•心率每分钟增加10-20bpm。
•收缩压降低5-10mmHg,舒张压降低10-15mmHg。但在妊娠24周后,血压逐渐升高至非妊娠水平。
•全身血管阻力降低20%。
•潮气量(TV)增加,每分钟通气量增加。慢性代偿性呼吸性碱中毒。
•呼吸频率无变化,呼吸急促不是正常的妊娠变化!
•肺活量无变化。
•耗氧量比未怀孕时增加20-40%。
•氧气储备减少(这使孕妇更容易受到呼吸损害的影响)。
•胎儿完全依赖胎盘提供氧气、营养和废物清除。
•胎盘依赖于母体血液的心输出量(每分钟有500-800毫升血液或17%的心输出量进入子宫)。
•在母体受损的情况下,血流会从子宫分流出去,该情况可能在发生临床可测的的母体血流动力学变化之前就已经发生。
•若母体血氧或血压下降,胎盘将无法维持足够的灌注或氧合,胎儿将出现窘迫。

致谢
感谢山东大学护理与康复学院崔乃雪教授提供专家意见。
本文摘自:
世界卫生组织《Clinical care of severe acute respiratory infections – Tool kit》,翻译不是由世界卫生组织(世卫组织)进行的。世卫组织不对本翻译的内容或准确性负责。英文原版为装订版和正版。
https://www.who.int/publications/i/item/clinical-care-of-severe-acute-respiratory-infections-tool-kit
审核丨张敏 边圆 徐峰
