科研进展
WHO:严重急性呼吸道感染临床照护——第六章丨氧疗
WHO:Clinical Care for Severe Acute Respiratory Infection
WHO:严重急性呼吸道感染临床照护
翻译团队:
山东大学齐鲁医院急诊科
山东省医学会急诊医学分会/护理学组
当患者血氧水平低(称为低氧血症)时,有必要补充氧气。急性低氧血症未经治疗可导致组织缺氧(细胞水平的低氧状态)、器官功能障碍和死亡。向组织输送氧气也依赖于足够的心输出量和血红蛋白水平。
氧输送(DO2)=心输出量(CO)×动脉血氧含量(CaO2)
•CaO2 = 1.34 × (Hb) × SpO2 + (0.003 × PaO2)
•CO = SV × HR
氧疗通过增加血液中的氧含量来改善机体组织的氧气输送。血液中的氧含量通常通过脉搏血氧饱和度(SpO2)来测量。
氧疗为患者提供高于周围空气中的氧浓度(>0.21)。氧气可以从各种来源产生并通过各种方式输送,但氧疗的基本原理是相同的。
1. 氧浓度(%O2)
是氧气源(即液氧、变压吸附[PSA]、床旁制氧机)等装置产生的氧气纯度。根据氧气来源装置的不同它的范围可以很大,但通常应该介于0.82-1.0(82-100%)。
2. 吸入氧分数(%FiO2)
是患者吸入的氧气浓度,通常是氧气源和环境空气混合的结果,范围为0.21-1.0(21-100%),具体值取决于输送设备和病人的呼吸驱动。
3. 血氧饱和度(%SpO2)
和氧分压(PaO2)是测量血液中氧水平的指标,前者由脉搏血氧仪测量,后者由血气分析仪测量。
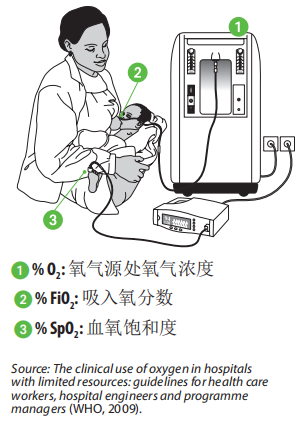
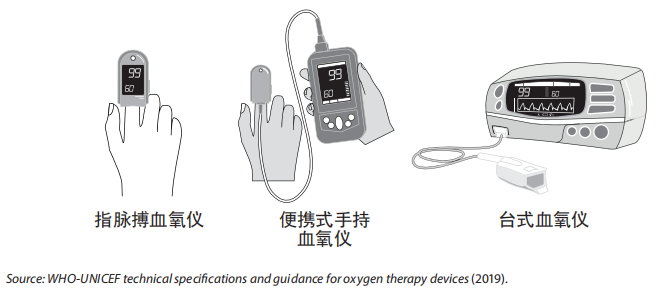
所有输氧的临床区域都应配备脉搏血氧仪。理想情况下,至少在ICU或重症监护病房配备血气分析仪和呼气末二氧化碳(EtCO2)监测仪,以测量通气参数(EtCO2、pH、PaCO2)(参见第4章:急性呼吸道感染患者的监测)
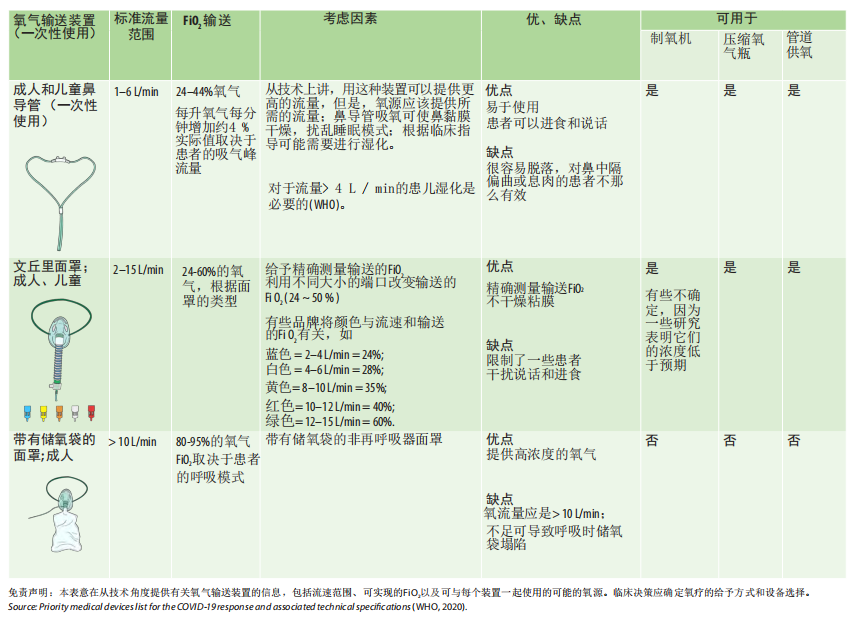
应根据患者的氧气需求进行选择,包括鼻导管、常规面罩、文丘里面罩和带储氧袋的面罩。如果患者需要更高水平的氧流量(>10-15升/分钟)来达到SpO2目标,和/或有其他急性呼吸衰竭的迹象,应考虑可以提供更高流量和/或正压支持的其他呼吸支持选项,包括:
•经鼻高流量氧疗(HFNO);
•无创通气装置(通过口鼻面罩、全面罩、氧气头罩或鼻导管输送的CPAP、BiPAP);
•通过气管导管进行有创机械通气(IMV)。如果有紧急指征,不要延迟插管。
注意:使用HFNO、CPAP、BiPAP和IMV治疗严重/危重COVID-19可能会消耗大量氧气。
提供了实现SpO2目标所需的最少氧气量。虽然避免低氧血症是氧疗的主要目标,但应注意,给患者提供比达到SpO2目标所需更多的氧气可能是有害的,并且会更快地耗尽氧气供应。因此,应定期进行滴定氧疗和断氧试验(参见如何使用不同设备滴定氧气:工具6.5-6.7)。应定期检查氧气源的质量,包括氧气浓度和流量或压力输出。
工具
6.1氧疗指征
6.2记忆辅助:氧气输送装置
6.3记忆辅助:儿童输氧
6.4成人和儿童肺炎患者呼吸支持程序
6.5新生儿氧气滴定流程图
6.6儿童氧气滴定流程图
6.7成人氧气滴定流程图
6.8清醒俯卧位关键提示
6.9氧疗输送过程中的警报排查清单
6.10供氧原则
6.11记忆辅助:氧气供应源和分配
6.12氧疗呼吸照护医嘱清单模板
立即给任何患有以下疾病的患者(成人或儿童)输氧:

注意:紧急症状(呼吸阻塞或停止、严重呼吸窘迫、中枢性发绀、休克、昏迷和/或抽搐)可能需要除氧气外的气道管理。
应立即提供补充氧气治疗,以达到以下SpO2目标:

Source:USAID-STAR-UCSF OpenCriticalCare.org Project (illustrations Holly Sullivan) https://opencriticalcare.org/
氧气输送装置指南
鼻导管是需氧疗的患有低氧血症的5岁以下婴儿和儿童输送氧气的首选方法。
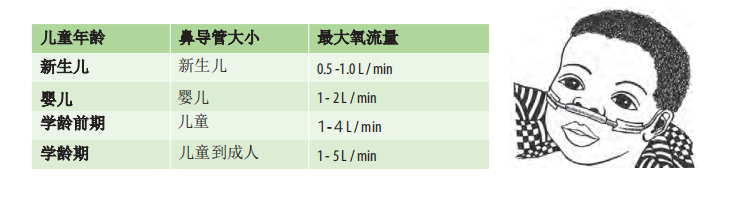
•贴合性:
鼻接口应很好地符合鼻孔大小(早产儿:1毫米;体重10公斤以下的婴儿:2毫米)。如图所示,应用胶带固定在靠近鼻子的脸颊上。注意保持鼻孔无粘液以避免堵塞。
•湿化:

在没有有效加湿的情况下,较高的流速可能导致鼻粘膜干燥,伴有出血、气道阻塞,并且在某些情况(如哮喘、慢性阻塞性肺病)下可能导致支气管收缩。
•与制氧机(主要是在热带国家)相比,从氧气筒中输送冷氧时,加湿是必不可少的,因为制氧机通常在室温下提供氧气。
•气泡加湿器通过在室温下使气体在水中冒泡来降低氧气的干燥度。每天至少装满一次干净的水(蒸馏水或经过煮沸和冷却的自来水)。加湿器中的水位应每天检查两次,并在必要时加至合适水平。加湿器设备必须定期清洗和消毒,以防止细菌滋生。
Source:USAID-STAR-UCSF OpenCriticalCare.org Project and WFSA Intensive & Critical Care Committee (https://opencriticalcare.org/ ).
Source:USAID-STAR-UCSF OpenCriticalCare.org Project (illustrations Holly Sullivan)(https://opencriticalcare.org/)
Source:USAID-STAR-UCSF OpenCriticalCare.org Project (illustrations Holly Sullivan)(https://opencriticalcare.org/)
Source:USAID-STAR-UCSF OpenCriticalCare.org Project (illustrations Holly Sullivan)(https://opencriticalcare.org/)
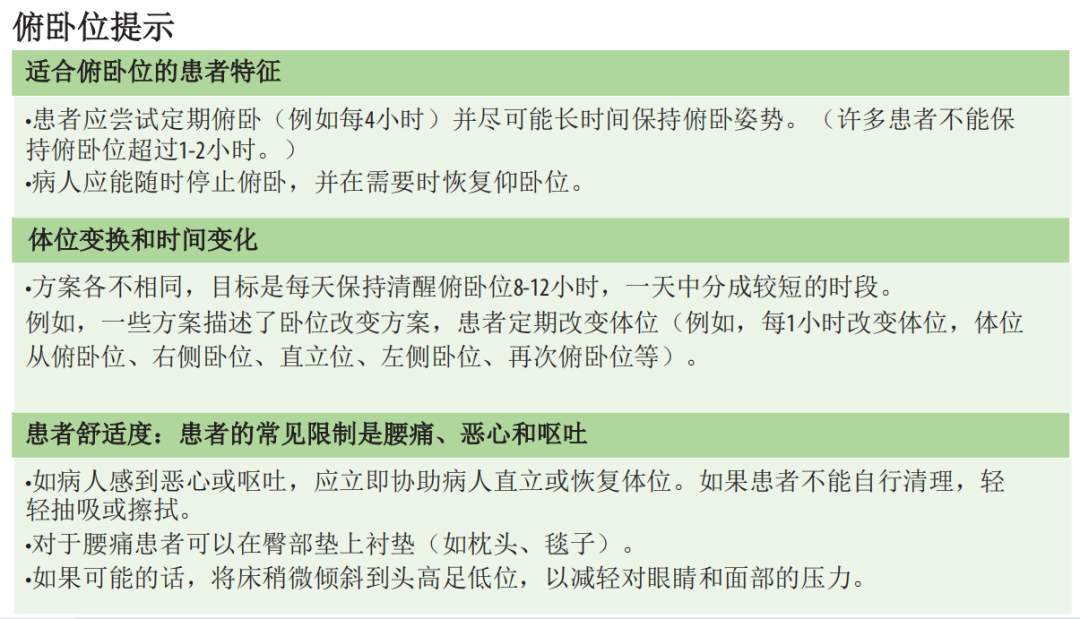
对清醒的自主呼吸患者采取俯卧位,可以改善低氧血症。这种俯卧位已经常被用于需要有创机械通气的中重度ARDS患者,并与改善这些患者的氧合和降低死亡率有关。
世界卫生组织新冠肺炎临床指南制定组有条件地推荐:
需要补充氧气(包括经鼻高流量氧疗)或无创通气的COVID-19重症患者采用清醒俯卧位。
益处:对处于清醒俯卧位的严重COVID-19患者的观察性研究表明此卧位会降低死亡率和插管率(非常低确定性的证据)。
危害:可能引起患者不适和疼痛(低确定性的证据)。
Source:USAID-STAR-UCSF OpenCriticalCare.org Project (illustrations Holly Sullivan)(https://opencriticalcare.org/)

Source:USAID-STAR-UCSF OpenCriticalCare.org Project (illustrations Holly Sullivan)https://opencriticalcare.org/
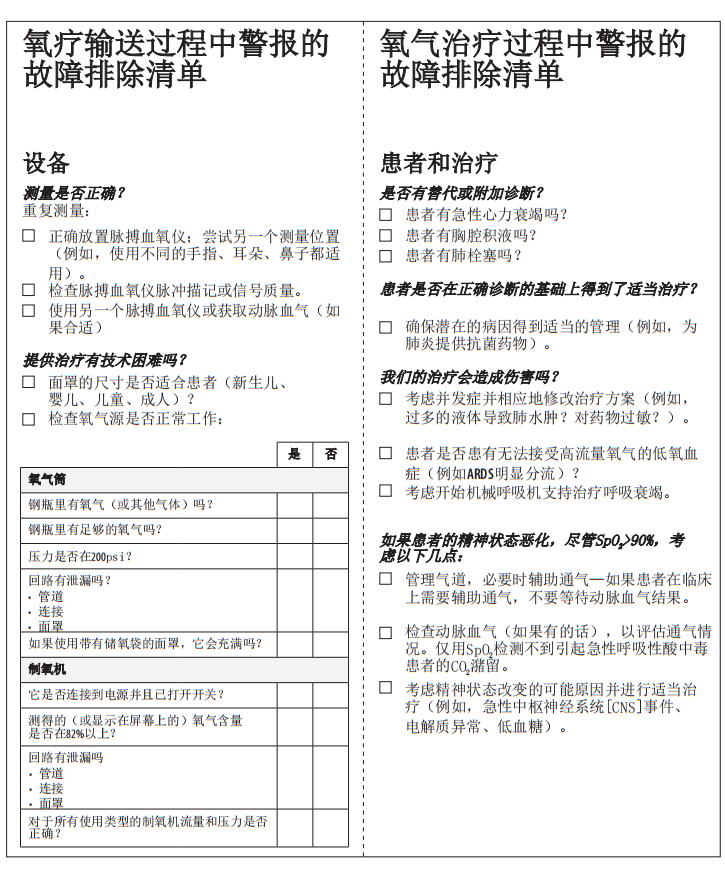
6.9氧疗输送过程中的警报排查清单
如果在增加氧气的情况下,呼吸困难和低氧血症仍未改善,请使用系统的方法来管理患者。考虑使用此查检表。重复使用ABCDE方法快速查检BEC(见第二章:SARI的筛选、分诊、临床评估和管理)。
为SARI患者供氧的能力取决于几个因素,包括氧气的供应、供氧装置和流速,以及正在治疗的SARI患者的数量。
在设施层面上,需要考虑许多因素来估计需氧量,包括:
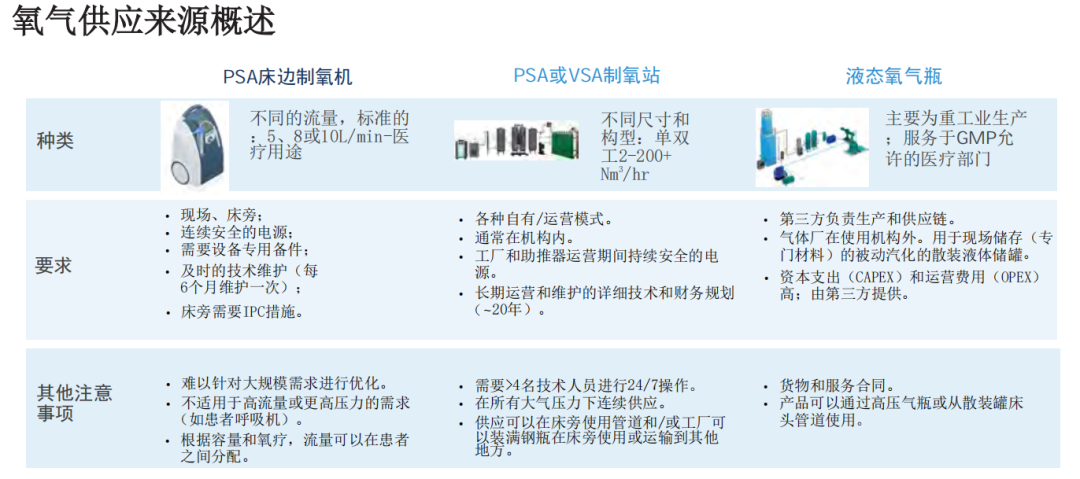
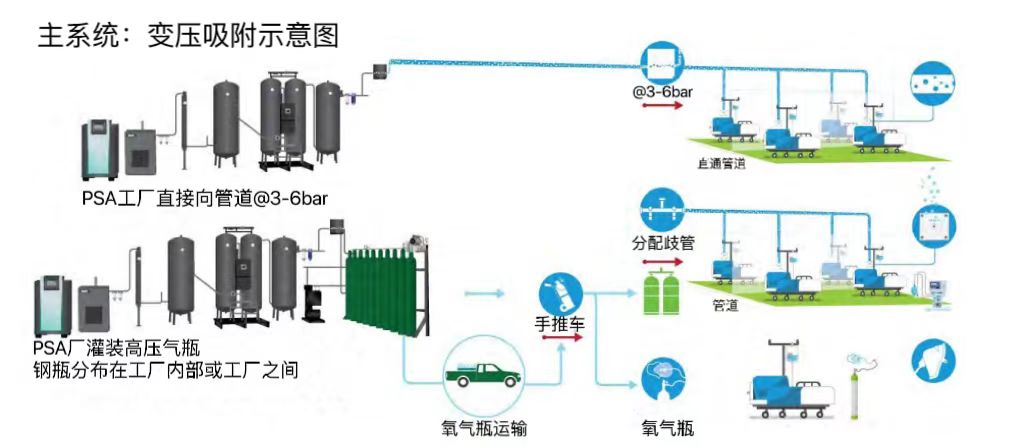
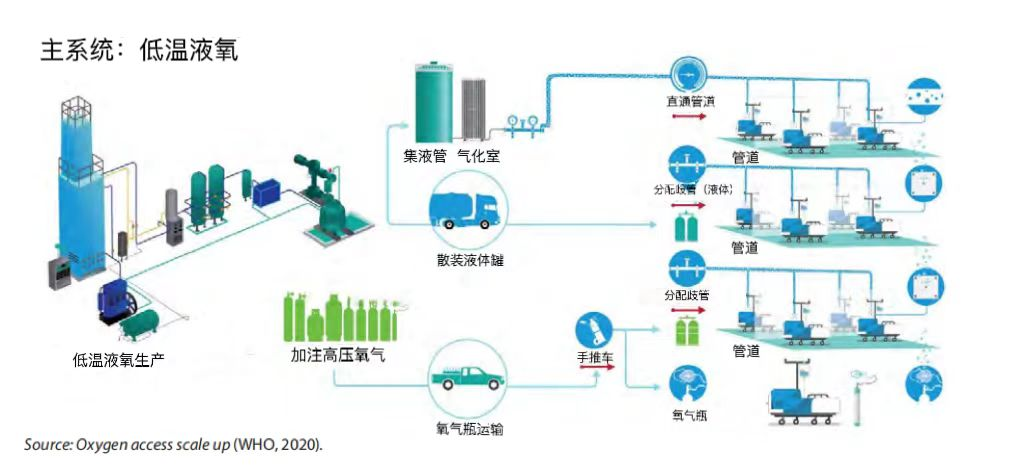
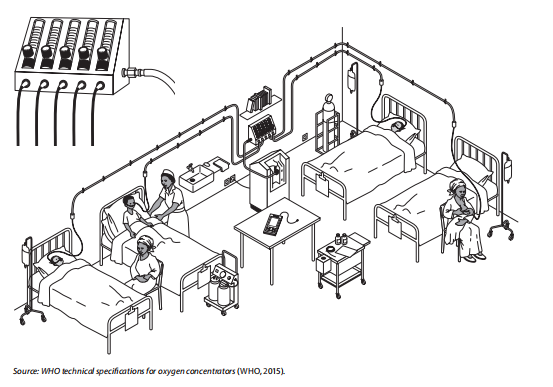
这可能包括变压吸附(PSA)、真空变压吸附(VPSA)设备、散装液体罐、床边制氧机、带有高压气瓶的分配歧管,或多种来源的组合。
2.分配系统:
氧气从源头到病人床边主要有两种方式:管道网或床边高压气瓶(或床边制氧机)。管道网的设计应与基础设施相适应;应仔细规划管道的分段、警报器和监测部件;应包括用于监测和调节医用气体的附件(如压力调节器和流量计)。
这是指与管道网络相连的生物医学设备(如病人呼吸机或鼻导管等直接接口)。
预测氧气需求可以使用不同的方法,考虑的因素包括床位数、每个病房患者的低氧血症率、床位占用率以及与主要氧气源的距离。目前,有各种公开的工具可用于估计某医疗场所、地方的或国家层面的氧气需求。
有用链接
• USAID Open Critical Care.org Project oxygen supply and demand calculator
https://opencriticalcare.org/oxygen-supply-demand-calculator/
• UNICEF: Oxygen system planning tool
https://www.unicef.org/innovation/documents/oxygen-system-planning-tool
• PATH: Oxygen delivery toolkit
https://www.path.org/programs/market-dynamics/oxygen-delivery-toolkit/
6.11记忆辅助:氧气供应源和分配
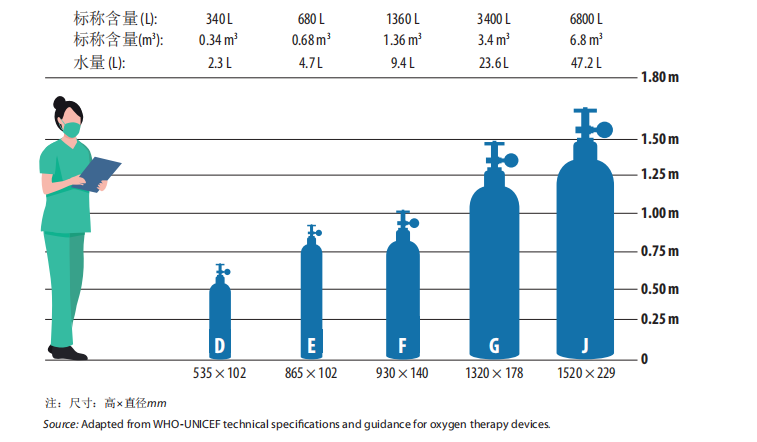
用于标记氧气筒的术语(即字母系统)和颜色编码系统存在很大的差异性。务必咨询氧气筒制造商,并考虑氧气筒的尺寸以获得准确的容量信息。关于氧气筒标准的更多信息可在世界卫生组织-联合国儿童基金会的氧气治疗设备技术规范和指南中找到https://www.who.int/publications/i/item/9789241516914。
氧气筒规格 氧气筒供氧时间
Source:BOC Healthcare (https://www.bochealthcare.co.uk/en/images/cylinder_data_med309965_2011_tcm409-54065.pdf, accessed 12 June 2019).
Source:USAID-STAR-UCSF OpenCriticalCare.org Project.https://opencriticalcare.org/
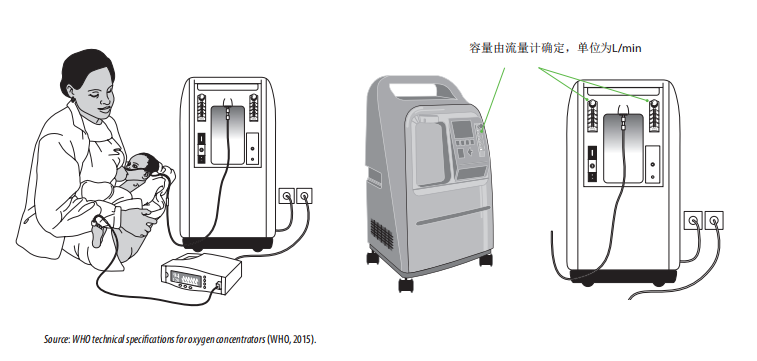
制氧机有多种获批的装置可供选择,其功率、效率不同,氧气输出范围在最小0.125升/分钟到最大10升/分钟之间。很少有便携式制氧机可以提供超过10升/分钟的流量,许多制氧机可能声称有很大的流量范围,但这种流量仅能提供低浓度的氧气。确保经常检查制氧机的商家规格和世界卫生组织技术规格https://www.who.int/publications/i/item/9789241509886。
制氧机易于移动,并且可以与流量计组件保持一定距离,使其在不同患者必须使用流量计但需共享同一氧气源的情况下非常方便使用(主要针对儿童)。
6.12氧疗呼吸照护医嘱清单模板
Source: USAID-STAR-UCSF OpenCriticalCare.org Project.
致谢
感谢山东大学护理与康复学院崔乃雪教授提供专家意见。
世界卫生组织《Clinical care of severe acute respiratory infections – Tool kit》,翻译不是由世界卫生组织(世卫组织)进行的。世卫组织不对本翻译的内容或准确性负责。英文原版为装订版和正版。
https://www.who.int/publications/i/item/clinical-care-of-severe-acute-respiratory-infections-tool-kit
审核丨张敏 边圆 徐峰
