科研进展
WHO:严重急性呼吸道感染临床照护——第八章|脓毒症和感染性休克
WHO:Clinical Care for Severe Acute Respiratory Infection
WHO:严重急性呼吸道感染临床照护
翻译团队:
山东大学齐鲁医院急诊科
山东省医学会急诊医学分会/护理学组
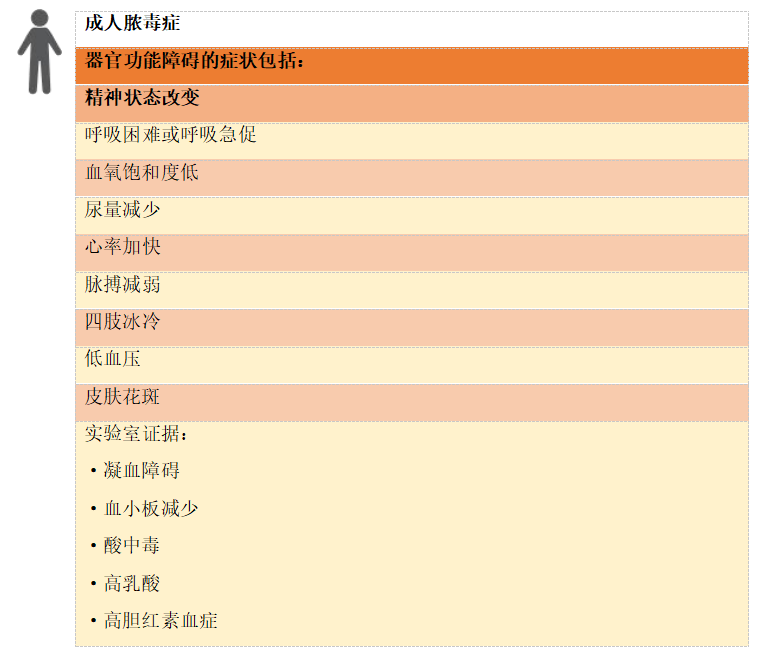
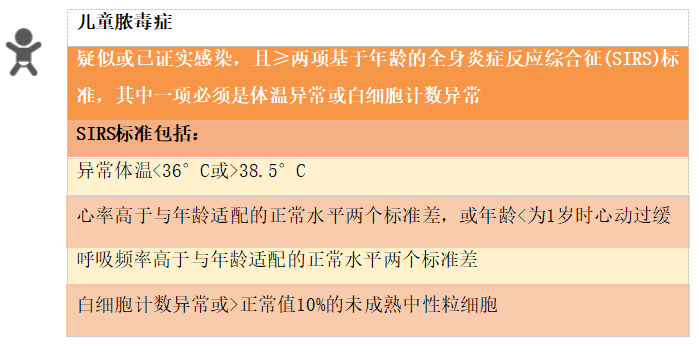
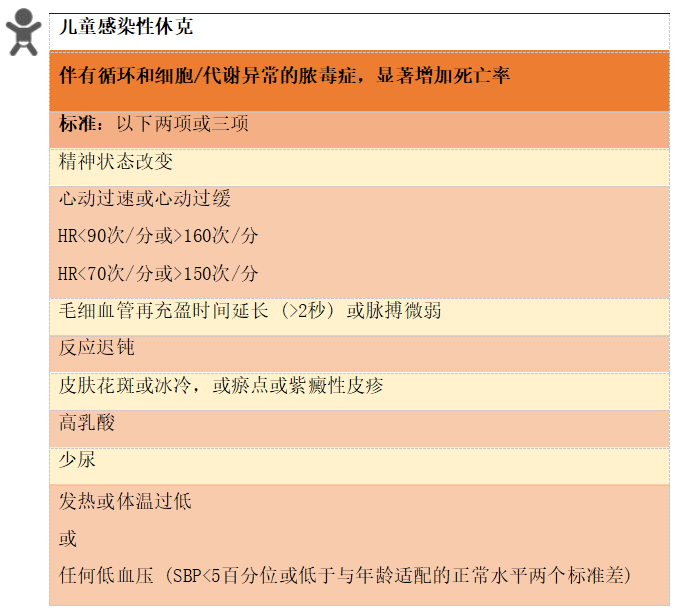
早期识别脓毒症患者并实施循证治疗可改善患者预后并降低死亡率:实施《脓毒症生存运动-脓毒症和感染性休克管理国际指南》(2021)(https://journals.lww.com/ccmjournal/Fulltext/2021/11000/Surviving_Sepsis_Campaign__International.21.aspx)挽救患者生命。
在1小时内进行抗菌素治疗
感染性休克的早期目标复苏
ARDS早期应用肺保护性通气
早期使用晶体液、血管加压药,在某些情况下使用正性肌力药物和/或输血目标复苏对于感染性休克的治疗至关重要。使用晶体液复苏仍然是感染性休克最常见的干预措施;但既要改善灌注目标,又要在治疗不起作用时立即停止以避免过量液体输入,对于临床非常有挑战性。若儿童患有严重疟疾伴贫血或严重营养不良,或在无ICU支持能力的医疗环境中接受护理,特别是无法进行有创机械通气,则应调整感染性休克儿童的复苏策略。成人和儿童的复苏目标包括改善血压和其他组织灌注。
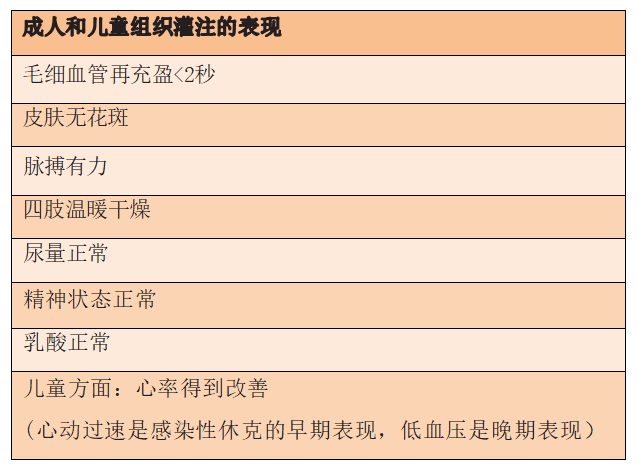
感染性休克患者的初始措施和管理策略请参考休克快速指示卡;来自世卫组织-红十字国际委员会基本紧急护理(BEC) :治疗急性疾病和创伤的措施。(https://www.who.int/publications/i/item/basic-emergency-care-approach-to-the-acutely-ill-and-injured)
工具
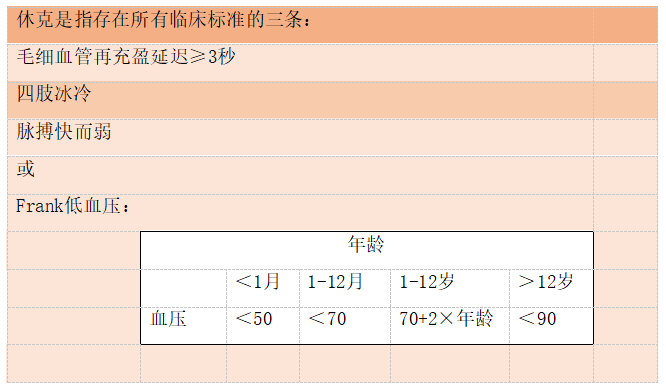
8.1 脓毒症和感染性休克的定义
8.2 序贯性器官衰竭评估 (SOFA) 评分
8.3 快速序贯器官衰竭评估 (qSOFA)
8.4 儿童器官功能障碍 (PELOD-2) 评分
8.5 成人感染性休克目标复苏程序
8.6 感染性休克患儿的初始复苏、液体和血管活性药物管理的程序
8.6.1 儿童初始复苏程序
8.6.2 儿童液体和血管活性药物管理程序
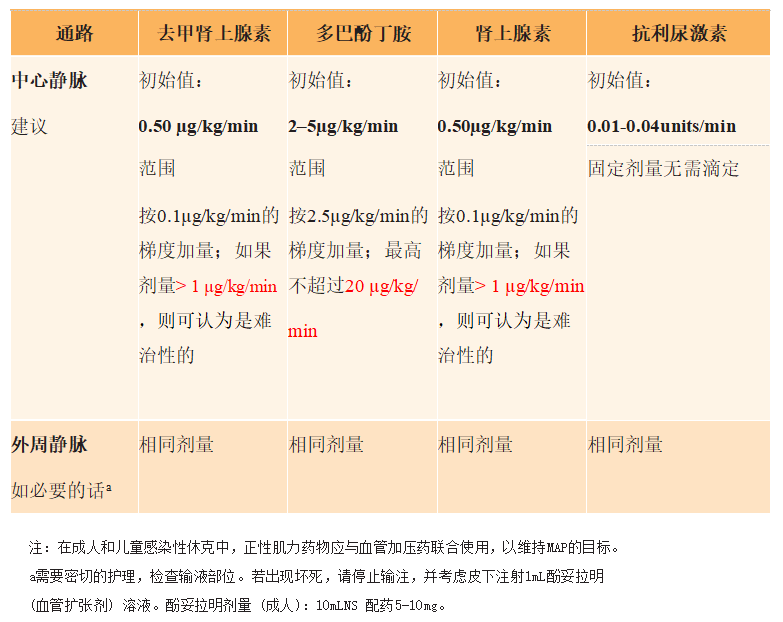
8.7 成人和儿童感染性休克血管升压药物使用指南
8.8 被动抬腿(PLR)的五项规则
更多信息见参见:
战胜脓毒症运动 (2021年10月)。
(https://www.sccm.org/SurvivingSepsisCampaign/Home)

更多信息请参见:
世卫组织儿科急诊分诊、评估和治疗(ETAT) (https://apps.who.int/iris/bitstream/handle/10665/204463/9789241510219_eng.pdf)
SOFA评分通常用于描述和量化器官衰竭,也可用于预测结局。有人提出因为SOFA评分有助于量化效用原则,可将之用于分诊工作。
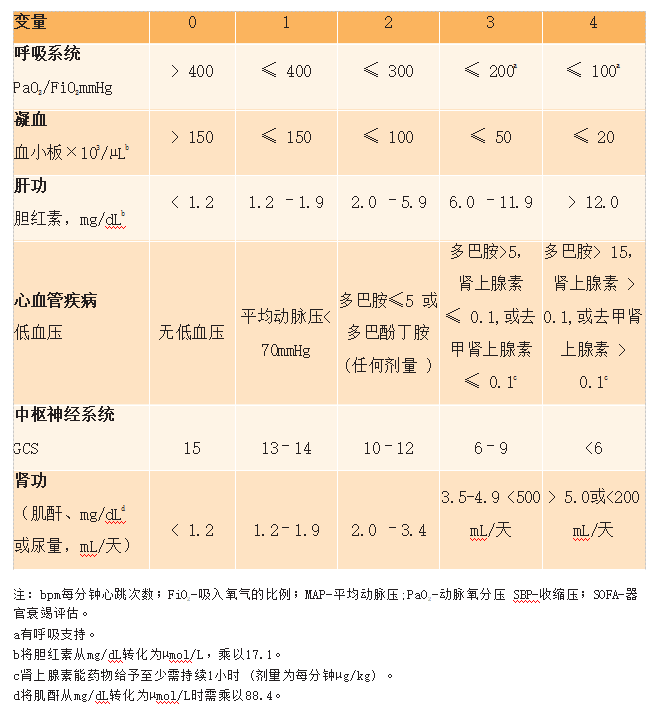
SOFA评分由与6个器官系统相关的分数组成,范围从0分到24分:
·呼吸功能(低氧血症定义为低PaO2/FiO2);
·凝血功能异常(低血小板) ;
·肝功(高胆红素) ;
·心血管疾病 (低血压) ;
·中枢神经系统(格拉斯哥昏迷评分[GCS]定义的低意识水平) ;
·肾脏 (低尿量或高肌酐) 。
脓毒症的定义是脓毒症相关SOFA评分增加≥2分。(若无基线数据,可将基线分数设为0)。使用SOFA评分系统进行分诊时,需在就诊时和就诊48小时进行评估,这两个评分都可以预测死亡率。最高得分为24分。
8.3快速序贯器官衰竭评估 (qSOFA)
qSOFA评分 (也称为quickSOFA) 是一种床旁快速评估,可以识别疑似感染的成年患者,这些患者在ICU外可能有更严重的不良预后风险。在疑似感染的患者中,出现以下两种及两种以上qSOFA标准可能与死亡风险的增加相关:
注:尽管qSOFA可提醒临床医生发生脓毒症的可能性,但考虑到qSOFA的敏感性较差,“战胜脓毒症运动 ”(2021年10月) 强烈建议不要将其作为单一筛查工具使用。
更多信息请参阅最新的脓毒症运动指南 (2021年10月)。
https://journals.lww.com/ccmjournal/Fulltext/2021/11000/Surviving_Sepsis_Campaign__International.21.aspx
Source: Adapted from www.qsofa.org
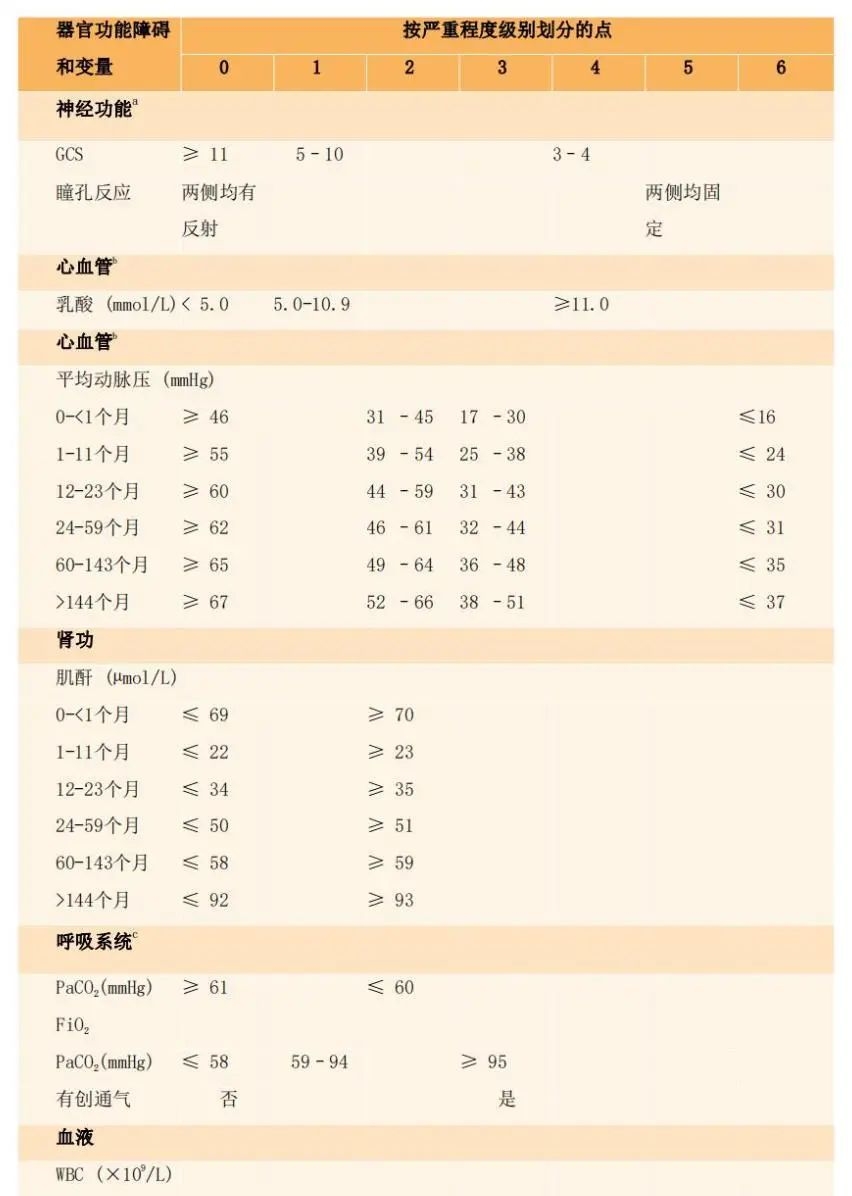
多器官功能障碍综合征是成人和儿科ICU死亡的常见原因。PELOD-2评分用来描述特异于儿童年龄的器官功能障碍的严重程度,并已在许多场景中得到验证。该评分的大小取决于对应于5个不同的器官功能障碍的10个变量得分。PELOD-2任何器官功能障碍评分的增加都与死亡风险的增加密切相关,但神经和呼吸功能障碍最为关键。
在PELOD-2开发时评估的人群中,10分与~10%的死亡率相关,而20分与>90%的死亡风险相关。然而,PELOD-2预测的死亡风险因人群和资源可获得性不同而不同。
必须收集所有的变量信息,但只有患者临床状态允许的情况下,才能进行测量。若未测量某个变量,则应认为该变量为正常。若某个变量在24小时内测量了不止一次,则使用最差的分数来计算该变量得分。

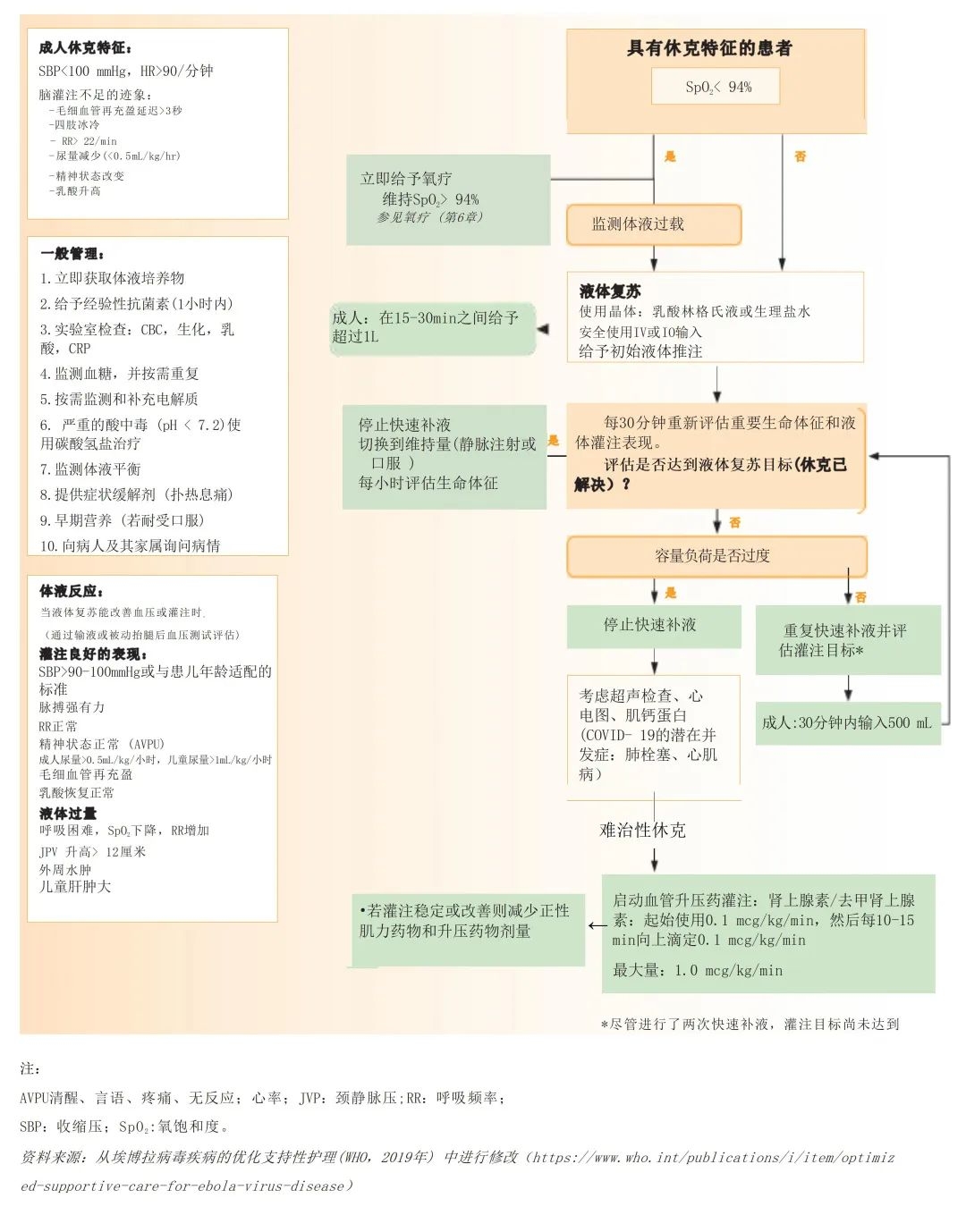
来自“战胜脓毒症运动”的儿童初始复苏程序(https://www.sccm.org/getattachment/SurvivingSepsisCampaign/Guidelines/Pediatric-Patients/Initial-Resuscitation-Algorithm-for-Children.pdf?lang=en-US)是基于最近发表的儿科脓毒症和感染性休克指南形成的,并已适用于有和没有重症监护的医疗保健系统。
8.6.1儿童初始复苏程序
Source: Surviving Sepsis Campaign paediatric patients
(https://www.sccm.org/SurvivingSepsisCampaign/Guidelines/Pediatric-Patients)
8.6.2儿童液体和血管活性药物管理程序
Source: Rhodes et al. (2020); Surviving Sepsis Campaign paediatric patients ; Weiss et al. (2020).
(https://www.sccm.org/SurvivingSepsisCampaign/Guidelines/Pediatric-Patients)
“战胜脓毒症运动”指南建议,当成人患者MAP<65 mmHg时应开始使用血管升压药。给予血管升压药时需严格控制的速度,滴定以维持MAP65mmHg,MAP的改善时应减量,并在不需要时立即停用。剂量起始和滴定速度应个体化。MAP的目标可以根据其他临床病史(即慢性高血压患者应考虑将MAP目标提高至>80mmHg)。
此外,药物治疗还应改善其他灌注表现,达成如下表中的目标:

推荐去甲肾上腺素作为一线药物;肾上腺素可以作为替代选择。
不推荐多巴胺,会产生快速心律失常等不良反应。
当MAP和灌注目标已达成后,有持续低灌注的迹象和心肌功能障碍的迹象时使用多巴酚丁胺(即ECHO,ScvO2< 70%)。
抗利尿激素被推荐作为分布性休克的二线药物。
注:应根据患者的生理状况,包括心率和心功能,选择血管升压药和强心药物。
“战胜脓毒症运动”指南建议,儿童患者若液体复苏后休克的临床症状仍持续存在,应尽快使用血管升压药。这些药物应以严格控制的速率给药和滴定,以改善组织灌注。
根据临床经验、患者个体生理、当地系统因素,推荐肾上腺素或去甲肾上腺素作为一线血管活性药物。若休克持续不缓解,再添加第二种药物,对需要高剂量血管加压药的儿童可添加使用血管加压素。
注:儿童的休克状态时刻都在变化,血管升压药应根据儿童状态相应调整。
成人和儿童中血管升压药的剂量
血管升压药和强心药物的副作用

在急性循环衰竭中,抬高下肢 (PLR) 是一种预测心输出量 (CO) 是否会随着液体量而增加的试验。PLR通过将大约300mL体积的静脉血从下半身转移到右心模拟快速补液情形。然而,因为该试验并未输入液体,因此当腿部放平后血流动力学效应可迅速恢复。
抬高下肢的最佳方法-需要遵循的五条规则
Source:Monet and Teboul(2015) 。
致谢
感谢山东大学护理与康复学院崔乃雪教授提供专家意见。
世界卫生组织《Clinical care of severe acute respiratory infections – Tool kit》,翻译不是由世界卫生组织(世卫组织)进行的。世卫组织不对本翻译的内容或准确性负责。英文原版为装订版和正版。
https://www.who.int/publications/i/item/clinical-care-of-severe-acute-respiratory-infections-tool-kit
编辑丨国康
审核丨张敏 边圆 徐峰
