科研进展
WHO:严重急性呼吸道感染临床照——第九章|急性呼吸窘迫综合征
WHO:Clinical Care for Severe Acute Respiratory Infection
WHO:严重急性呼吸道感染临床照护
翻译团队:
山东大学齐鲁医院急诊科
山东省医学会急诊医学分会/护理学组
第九章 急性呼吸窘迫综合征
总结

许多ARDS患者(特别是中度或重度ARDS患者)和低氧性呼吸衰竭患者可能需要插管和有创机械通气。
肺保护性通气(Lung protective ventilation,LPV)可降低ARDS患者的病死率。肺保护性通气策略包括:
• 低潮气量(TV) (设置为6mL/kg预测体重或更低);
• 低气道平台压( Pplat ) (设置为Pplat≤30 cmH2O);
• 中等呼气末正压( PEEP ) (ARDS多需要8~14cmH2O);
• 当PEEP≥15且Pplat≥30时,滴定TV的驱动压( Pplat-PEEP )≤15cmH2O。
对于不需要气管插管的ARDS患者,即轻度ARDS,在无明显高碳酸血症、精神状态正常、血流动力学稳定的情况下,使用经鼻高流量氧疗( HNFO )或使用CPAP或BiPAP无创通气( NIV )可能是安全的。这些治疗需要进行监护、且周围有经验丰富、能进行紧急气管插管的人员。可以时间限制试验( ~ 1小时)来判断并选择对CPAP或BiPAP方法起效的患者。
在有适应证的情况下,应立即插管和开始有创机械通气的决定,包括:
• 难以通过补充氧气改善的严重低氧血症
• 难以通过无创通气(如果有的话) 改善的严重高碳酸血症
• 血流动力学不稳定
• 需要气道保护
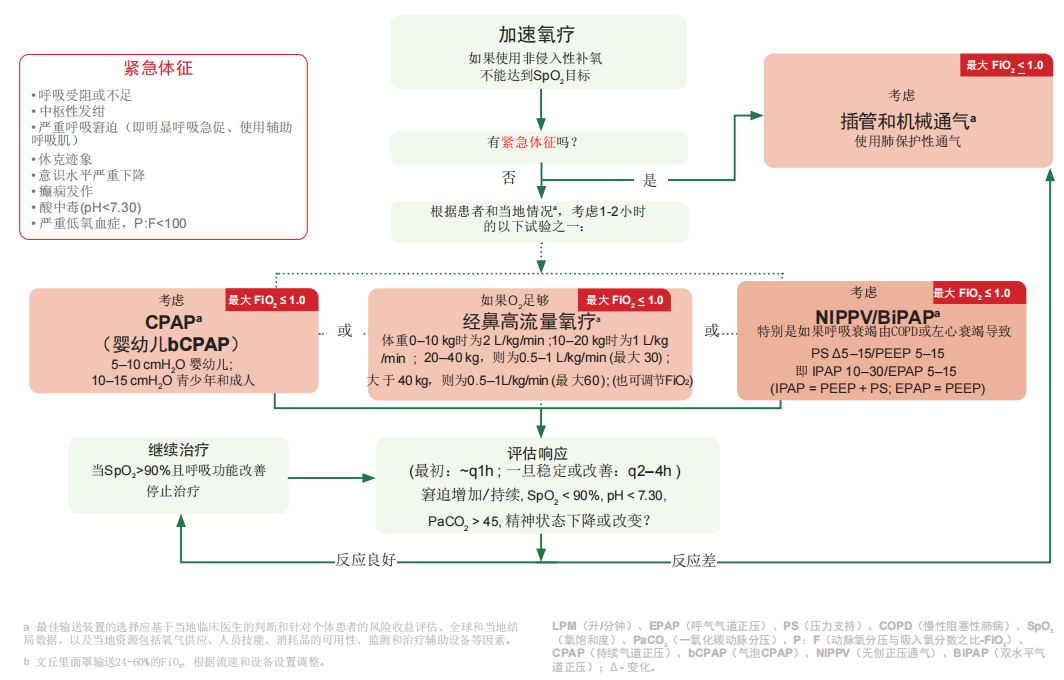
• 有紧急体征
HFNO、BiPAP和CPAP可能会消耗大量的氧气。见COVID-19治疗中心的氧气来源和分布情况
https://www.who.int/publications/i/item/oxygen-sources-and-distribution-for-covid-19-treatment-centres
在进行气溶胶产生程序时,应使用空气传播的预防措施。参见SARSCoV-2的传播:对感染预防措施的影响
https://www.who.int/news-room/commentaries/detail/transmission-of-sars-cov-2-implications-for-infection-prevention-precautions
工具
9.1 记忆辅助:成人ARDS的诊断和分类
9.2 记忆辅助:儿童pARDS的诊断和分类
9.3 ARDS的高级无创供氧:提高支持性呼吸治疗的程序
9.4 成人和儿童快速诱导插管检查清单
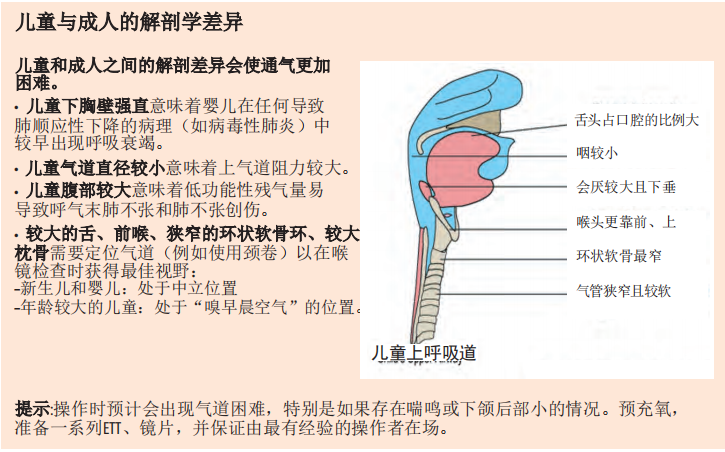
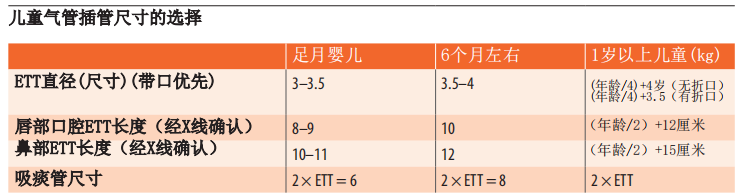
9.5 儿童插管和机械通气的注意事项
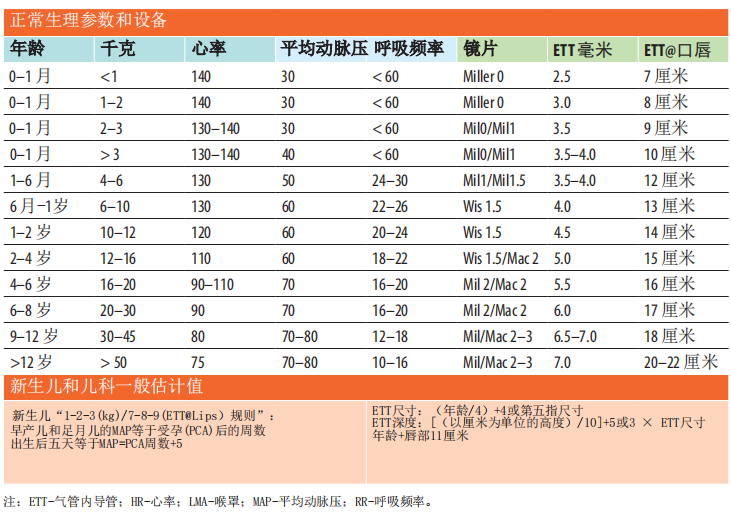
9.6 ICU机械通气患者(成人、儿童)常用药物及用量清单
9.7 成人诱导剂的选择
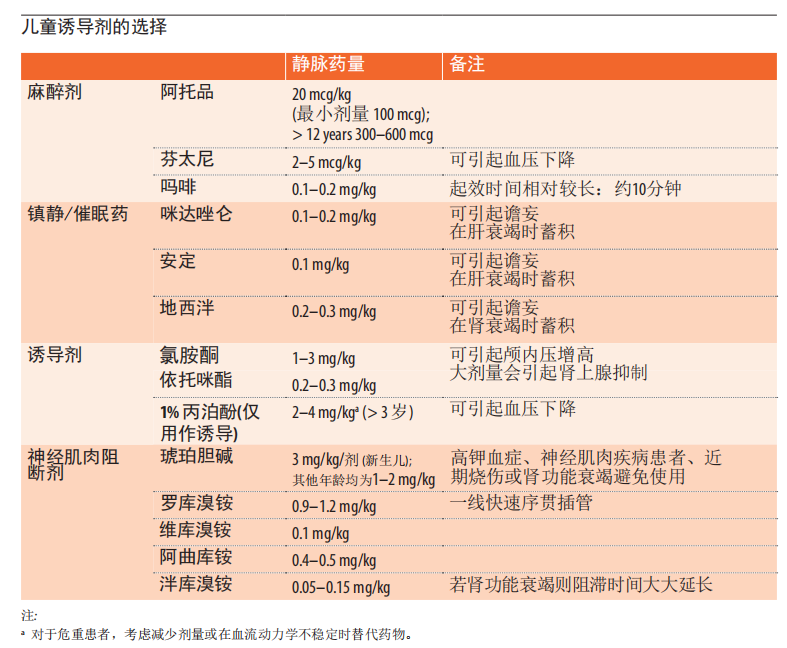
9.8 儿童诱导剂的选择
9.9 实施肺保护性通气(LPV)方案
9.9.1 用于指导PEEP的ARDS-net PEEP FiO2表格
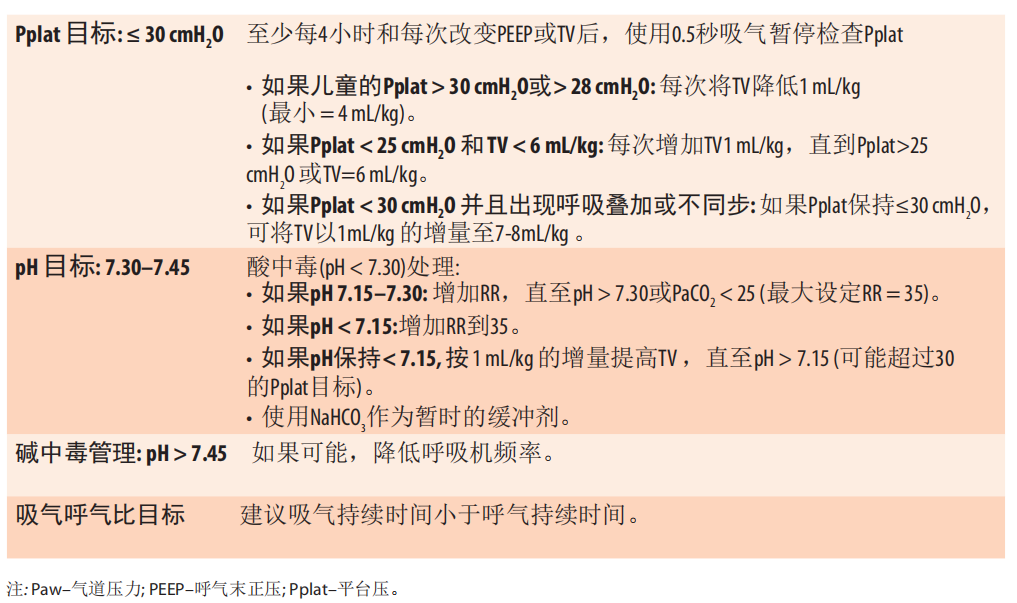
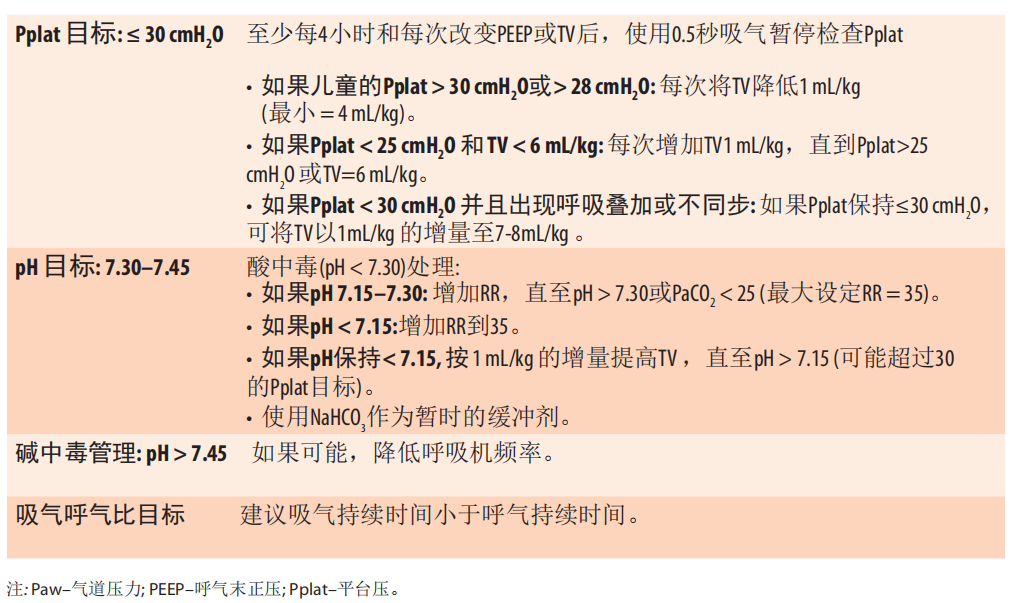
9.9.2肺保护性通气时Pplat和pH的目标(译者注)
9.10 记忆辅助:在容量和压力限制通气时正常波形的比较
9.11 记忆辅助:识别和解释容量控制通气过程中异常的压力和流量波形
9.12 区分气道高压峰值的原因指南:阻力和顺应性
9.13 通气患者气道压力峰值高、潮气量低、饱和度降低或血流动力学不稳定的排查
9.14 呼吸护理口袋卡参考
9.15 成人ARDS通气医嘱集
9.16 严重ARDS患者俯卧位查检清单
9.17 SARI的通气回路类型、过滤器和加湿器位置
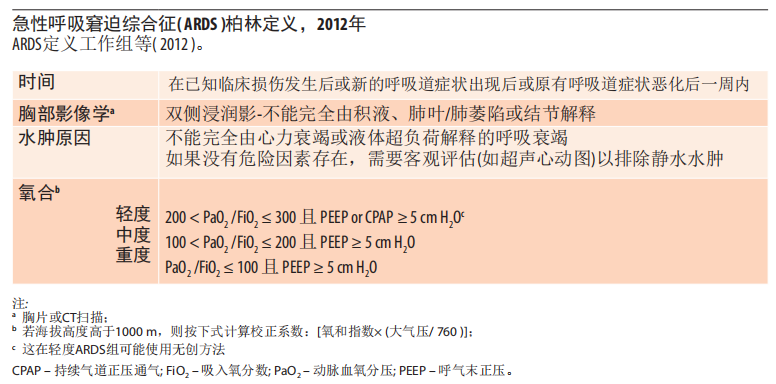
最近的一份关于修正资源受限环境定义的出版物排除了对CPAP或PEEP、动脉血液分析和胸片的需要(Kigali修订)。

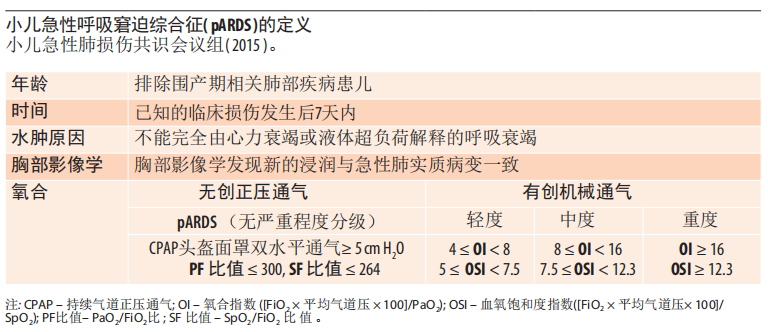
9.2记忆辅助:儿童pARDS的诊断和分类
9.3 ARDS的高级无创供氧:加速支持性呼吸治疗的程序

9.4成人和儿童快速诱导插管检查清单
该清单可在进行气管插管前使用。
成人和儿童出现通过补氧难以改善的低氧血症、意识水平低下(AVPU)和严重休克时,可考虑插管和IMV。
01. 适当的感染预防措施
如果疑似新冠肺炎或任何其他飞沫/空气传播感染,使用空气传播的预防措施。
在气溶胶产生过程中,尽量减少病房内的人员。
如果可能的话,应避免面罩通气,以尽量减少气溶胶的产生。
注意: 如果需要面罩通气,则应使用内置细菌病毒过滤器的装置,对于成人,应使用双手操作,两人配合。
02. 所需设备
枕头右侧备吸引管。
自动充气复苏袋、15L/min氧气、PEEP阀(充氧前和插管后)气管内导管(ETT):尺寸正确,气囊检查并润滑+/-两个带镜片的工作喉镜(直接喉镜或视频喉镜)。
10毫升注射器。系带或胶带。
手推车顶层上放弹性引导管芯和口咽通气道。
确认喉罩气道和外科气道可用。
建立二氧化碳测量或二氧化碳图。
听诊器。
完成呼吸机检查。
确保放置适当的细菌病毒过滤器和密闭式/封闭抽吸装置。
备用氧源(气瓶/流量计)。
03. 所需药物
建立静脉通路且通路可用。
诱导剂:准备催眠/止痛/神经肌肉阻滞剂推注和维持输液。
加压药和阿托品的准备。
04. 团队角色描述
主要提供者1:气道管理和药物管理。
提供者2:辅助和药物管理。
提供者3:环状软骨压迫(有争议)。
提供者4(呼吸治疗师):气道管理和通气辅助。
团队成员立即在病房外待命。
团队成员可以帮助正确穿戴和脱下个人防护装备。
注: See Gelb et al., 2018

05. 实施方案
用100%FiO2预充氧5分钟
理想情况下使用能够可靠地输送100%FiO2的设备进行(HNFO、CPAP或BiPAP)。
注:儿童、婴儿和肥胖患者的功能残气量降低,他们可以在诱导时迅速去饱和。
注:如果面罩没有密封好,或者例如面罩被移除以便患者可以清楚地说话,必须重复该过程5分钟。
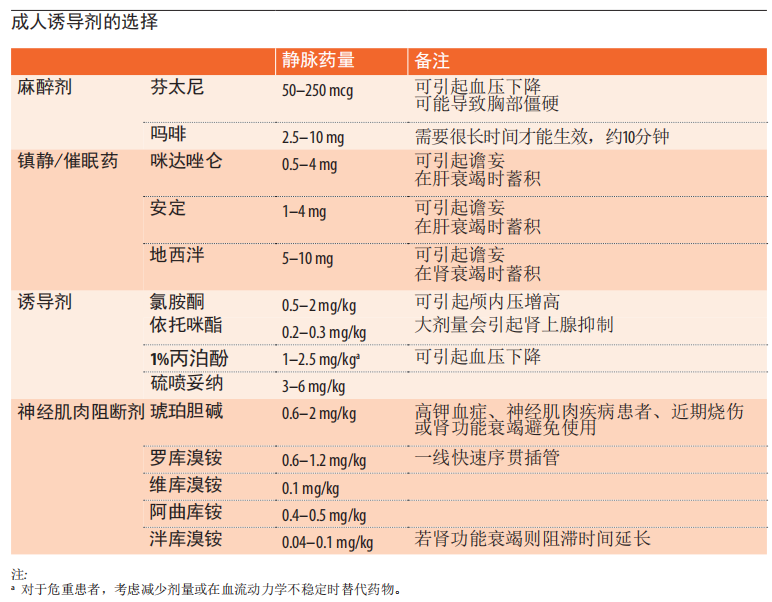
苯二氮卓类、硫喷妥钠、吸入剂和异丙酚引起心肌抑制和血管舒张,从而暴露或加重休克。如依托咪酯、氯胺酮或阿片类药物的诱导剂也可导致诱导前交感神经张力高的患者血流动力学不稳定。
如果预计不稳定,如果有药的话,考虑使用氯胺酮诱导。
不稳定可通过预负荷容量(10-20mL/kg 0.9%等渗晶体液)和/或开始/增加正性肌力药物支持来预计。
确保床旁有可以立即给药的血压升高剂(如麻黄碱、去氧肾上腺素、稀释肾上腺素)注射剂。尽可能经常检查血压——如果使用自动血压计,在诱导和插管期间设置频繁间隔(例如每1分钟一次)。
在所有患者中使用诱导剂阿片类药物和神经肌肉松弛剂,以获得最佳视野并方便插管。
以呼气末CO2为金标准,确认ETT位置是否正确。当无法测量呼气末CO2测量时,通常使用几种额外的体征和技术来评估气管内导管的放置,包括:
• 直接观察导管位置
• SpO2逐步改善
• 听诊双侧等量气体
• 呼气时气管内冷凝
• 外部触诊可触及气管内导管气囊
• 对气管内的气管导管进行超声波检查
• 胸部X线显示ETT尖端在隆突上方1-2cm处(成人)或T3后部。

诱导剂
神经肌肉阻滞剂
镇静/催眠剂
强心剂
止痛剂
Source:Adapted from USAID-STAR-UCSF Project
https://opencriticalcare.org/
9.7成人诱导剂的选择
9.9实施肺保护性通气(LPV)方案

参考:http://www.ardsnet.org/
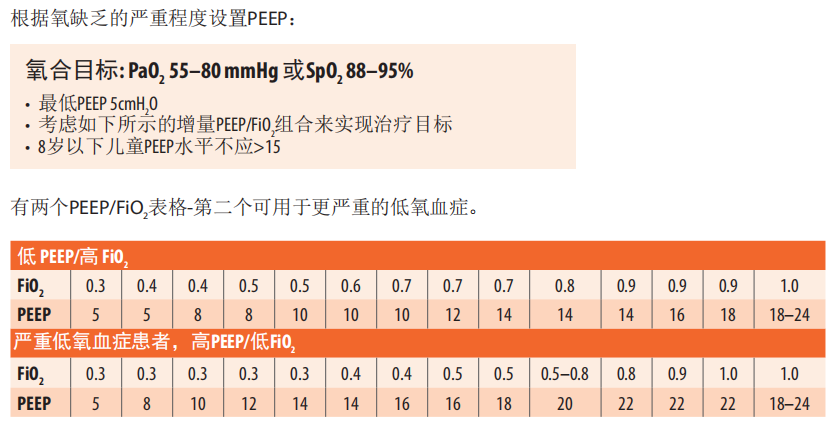
9.9.2肺保护性通气时Pplat和pH的目标
9.10记忆辅助:在容量和压力限制通气时正常波形的比较
9.11记忆辅助:识别和解释容量控制通气过程中异常的压力和流量波形
source: Hess DR (2005)
9.12区分气道高压峰值的原因指南:阻力与顺应性
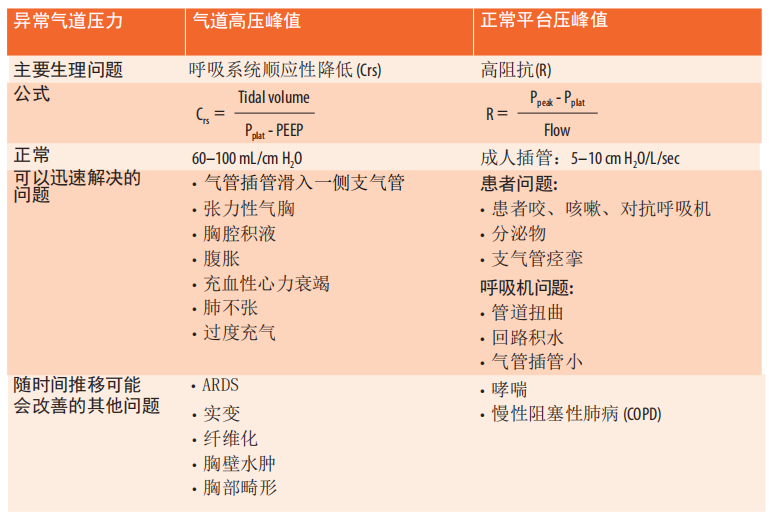

9.13通气患者气道压力峰值高、潮气量低、饱和度降低或血流动力学不稳定的排查
• 气囊漏气或吸气时胸部无隆起提示ETT移位:直接喉镜检查评估并重新插管。
• 检查设备时,将患者与呼吸机断离,用100%氧气进行手动通气。
• 如果不能,ETT可能扭曲:拉直或插入牙垫,以防止患者咬管。
• 如果不能,ETT可能被分泌物阻塞:用新的ETT重新插管。
• 如果能,抽吸ETT以清除痰/粘液堵塞。
• 单侧呼吸音消失:通过评估纵隔移位和胸部X光或超声(若患者情况允许)来进行主干插管/肺叶塌陷和气胸的鉴别。
• 怀疑有张力性气胸,必须立即针头减压,然后放置胸管,无需进行胸部X光检查。
• 如果患者的ETT比以前更深,临床上可能怀疑是否滑入一侧支气管插管。将管撤回到先前位置;如果可以的话,可以用支气管镜检查来确认。
• 积极吸痰可引起肺叶塌陷或肺不张,可通过胸部X光确诊。
• 双侧喘息:考虑支气管痉挛;给支气管扩张剂。
• 双侧爆裂声:考虑肺水肿;根据对容量状态的全面临床评估,给予利尿剂或更高的PEEP。
• 腹胀:用NG管进行胃引流。
• 内源性PEEP:通过检查呼吸机波形来诊断。用支气管扩张剂、镇静治疗;可能需要暂时断开正压。
• 在已确定主要病因并对其开展治疗的同时,使用液体或升压药恢复血流动力学稳定。
• 如果有严重低血压,应评估是否有张力性气胸或严重的内源性PEEP(常见于哮喘或慢性阻塞性肺病患者)。
• 其他原因包括高气道压力减少静脉回流、镇静和止痛药物引起的血管舒张或新问题(败血症、出血、肺栓塞、心肌梗死)。
• 可能继发于任何其他问题,也可能是导致不同步的主要问题:谨慎使用镇静治疗。
下面的呼吸护理口袋卡参考旨在为了解氧气输送基础知识,包括机械通气、ARDS管理和呼吸机撤机提供工具( https://opencriticalcare.org/resources/respiratory-care-pocket-card/ )
该口袋卡可打印或保存到您的移动设备中,有以下版本可用:
• 英语
• 法语
• 葡萄牙语
• 西班牙语
Source:USAID-STAR-UCSF Open Critical Care Project
(https://opencriticalcare.org/resources/respiratory-care-pocket-card/ )
Source: Adapted with permission from San Francisco General Hospital, San Francisco (CA) and USAID-STAR-UCSF Open Critical Care Project
(https://opencriticalcare.org/resources/respiratory-care-pocket-card/ )
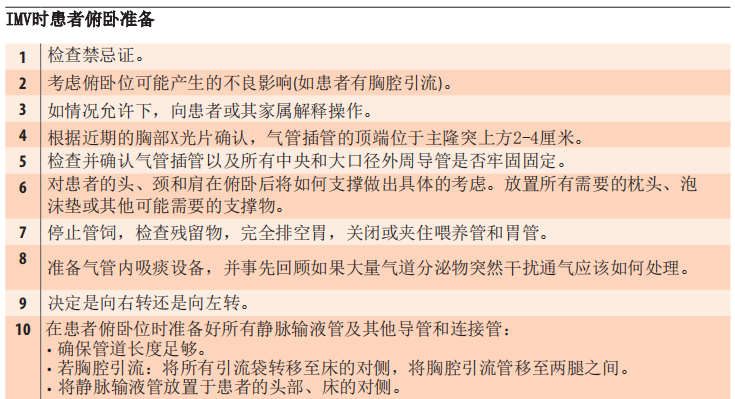
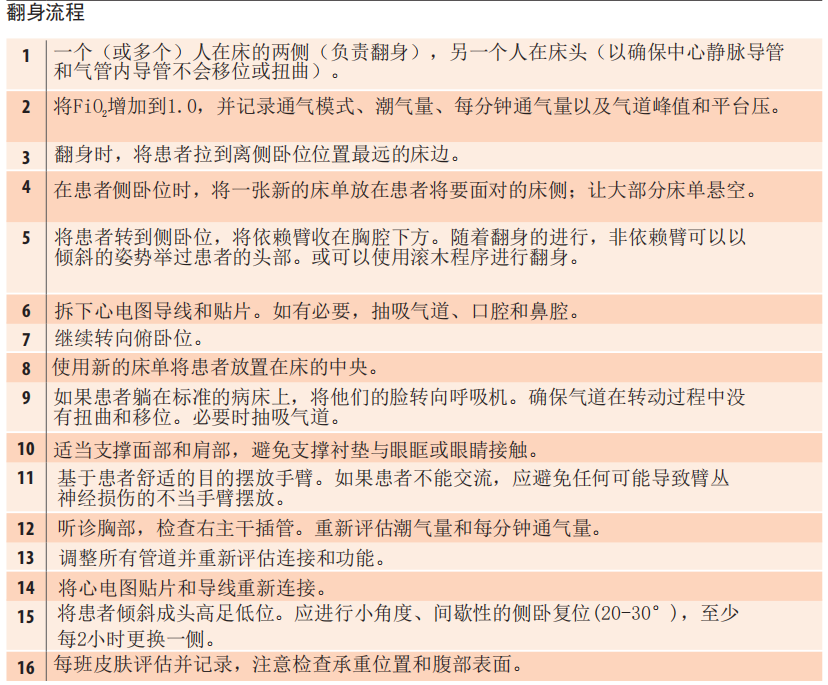
该清单改编自Messerole等人( 2002 )和Guérin等人(2013)最新的随机对照试验。这些研究发现LPV加俯卧位治疗可改善患者死亡率。
俯卧位通气应由4~5名团队成员采用事先演练好的方案进行。儿童方案更容易实施。
见下文及视频(https://www.nejm.org/doi/full/10.1056/NEJMoa1214103 )
最近的临床试验(Guérin等人,2013)观察到使用俯卧位后严重ARDS患者的死亡率有所改善。确认为严重ARDS后24小时内俯卧,每天连续保持俯卧至少12-16小时。


在管理具有传染性的SARI患者时,必须仔细考虑放置足够的细菌-病毒( BV )过滤器,以保护卫生保健工作者和患者免受可能接触到的传染性颗粒。
过滤器可放置在进气口、吸气肢、患者肢、呼气肢和/或排气口;然而,放置于不同位置的作用并不一样。理想情况下,应该使用双过滤器设置:
• 吸气/患者过滤器:
第一个BV过滤器应放置在患者和从呼吸机上取下的吸气肢之间。该过滤器通常放置在吸气肢和呼吸机之间或回路Y形连接器和患者之间。吸气/患者过滤器有两个目的:1)保护呼吸机不受感染患者呼出气体的影响,以及2)保护未感染的患者免受可能感染的呼吸机的影响。
应在患者和回路的呼气肢上的呼气阀之间放置第二个BV过滤器。该过滤器旨在保护房间环境和卫生保健人员免受气溶胶颗粒的影响,同时保护呼吸机免受污染。
如果使用主动加热和加湿系统,则吸气过滤器应为无热湿交换(HME)功能的BV过滤器。如果不使用主动加热和加湿系统,则回路必须包括:1)在Y形管和患者之间具有BV过滤功能的HME(也称为HMEF),或2)除了吸气和呼气BV过滤器之外,在Y型处放置不具有BV过滤器功能的HME。
使用该装置时必须始终注意,将HME、BV或HMEF过滤器放置在回路接口与患者气管导管之间会给回路增加很大的死腔,特别是儿科患者更容易发生该情形。
有创机械通气装置(四张图)
Source: USAID-STAR-UCSF Open Critical Care Project
https://opencriticalcare.org/
致谢
感谢山东大学护理与康复学院崔乃雪教授提供专家意见。
本文摘自:
世界卫生组织《Clinical care of severe acute respiratory infections – Tool kit》,翻译不是由世界卫生组织(世卫组织)进行的。世卫组织不对本翻译的内容或准确性负责。英文原版为装订版和正版。
全文链接:
https://www.who.int/publications/i/item/clinical-care-of-severe-acute-respiratory-infections-tool-kit
审核丨张敏 边圆 徐峰
