科研进展
WHO:严重急性呼吸道感染临床照——第十一章|有创机械通气的撤离
WHO:Clinical Care for Severe Acute Respiratory Infection
WHO:严重急性呼吸道感染临床照护
山东大学齐鲁医院急诊科
山东省医学会急诊医学分会/护理学组
第十一章 有创机械通气的撤离
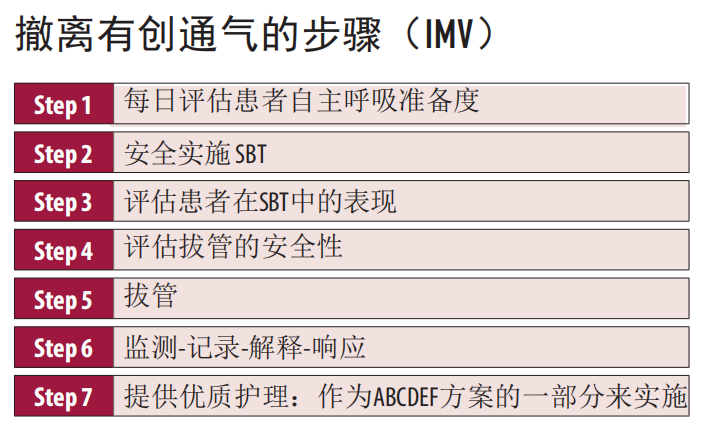
每日进行自发性觉醒试验(spontaneous awakening trial,SAT)和自主呼吸试验(spontaneous breathing trial,SBT),尽快为患者撤除机械通气,以改善患者的预后。对于SBT失败的患者,识别并治疗失败的原因,并在第二天再次尝试。对于通过SBT的患者,在评估其保护气道和清除分泌物的能力后,应考虑拔管。拔管后,密切监测患者是否有呼吸衰竭的迹象以及是否需要及时再次插管。
针对气管切开术时机的数据有限,但如果机械通气10~14天时还需长时间持续,可以考虑气管切开术。在COVID-19大流行期间,气管切开术的最佳时机一直存在争议,一方面,有人认为应尽早实施气管切开术以帮助患者术后早期活动,减少对镇静的需求,更容易减轻肺部感染和减少导管异位的潜在风险,但另一方面,有人认为应比常规时间更晚实施气管切开术,以减少医护人员在手术过程中暴露于气溶胶颗粒的风险。
工具
11.1 每日中断镇静和每日自主呼吸试验(SBT)程序
11.2 如何进行气囊漏气实验
11.3 呼吸护理口袋卡参考
11.4 自主呼吸试验(SBT)医嘱集
本方案概述了每日中断镇静、自主呼吸试验和拔管的步骤——由Girard等人(2008)和MacIntyre(2007)的OpenCriticalCare.org项目修改。
Source: USAID-STAR-UCSF Open Critical Care Project
(https://opencriticalcare.org/)
进行气囊漏气实验可以帮助确定气道是否通畅,有无肿胀。
当出现气囊漏气时,患者的气道不太可能严重水肿,患者不太可能出现拔管后喘鸣(PES)。值得注意的是,关于气囊漏气实验预测价值的研究各不相同,一般认为气囊漏气实验的特异性高于灵敏性。气囊漏气的存在并不能确保拔管后患者的气道保持开放。
当未发生足够的气囊漏气时,考虑使用类固醇激素和抬高床头的方式以减少气道水肿;12-24小时后再检查。
如果之前未给予类固醇激素,气囊漏气失败的患者更有可能出现拔管后喘鸣。
美国胸科学会推荐对拔管后喘鸣风险高的患者进行气囊漏气实验。

1. 由于气囊漏气实验会产生气溶胶,因此,应确保为医务人员提供适当的个人防护装备和感染防控。
2. 患者应镇静,或在患者睡眠时进行(以防止测量伪影)。
3. 标准通气设置;容量控制通气:
• TV: 8-10 mL/kg
• RR: 10-12
• 流速: 50-60 L/min。
4. 对口咽部进行吸痰(当ETT气囊放气时,防止分泌物进入气管)。
5. 测量呼气TV。
6. 放空ETT气囊。
7. 6次呼吸后重新测量呼气TV:
• 气囊漏气是指气囊充气和放气时的TV差异;
• 气囊前后呼气末TV差值>110 mL对拔管后喘鸣阴性的预测值(NPV)为98%。
8. 气囊再充气。
Source: USAID-STAR-UCSF Open Critical Care Project
(https://opencriticalcare.org/)
这张卡可以打印或保存到您的移动设备,有英语、法语、葡萄牙语、西班牙语版本。(译者注)
Source: USAID-STAR-UCSF Open Critical Care Project
(https://opencriticalcare.org/).
Source: USAID-STAR-UCSF Open Critical Care Project
(https://opencriticalcare.org/)
致谢
感谢山东大学护理与康复学院崔乃雪教授提供专家意见。
世界卫生组织《Clinical care of severe acute respiratory infections – Tool kit》,翻译不是由世界卫生组织(世卫组织)进行的。世卫组织不对本翻译的内容或准确性负责。英文原版为装订版和正版。
https://www.who.int/publications/i/item/clinical-care-of-severe-acute-respiratory-infections-tool-kit
审核丨张敏 边圆 徐峰
